Petit rappel technique
Le spectre UV est divisé artificiellement en trois parties, 1’UVC (270-290 nm) qui n’atteint pas la surface de la terre, l’UVB (290-320 nm) et l’UVA (320-400 nm), dont on distingue 1’UVA de forte énergie, UVA court ou UVA-2 (320-340 nm) et 1’UVA de faible énergie, UVA long ou UVA1 (340-400 nm). Les UVB, mais aussi les UVA, sont responsables d’effets aigus et chroniques après absorption par la peau : coup de soleil, photoimmuno-suppression, photocarcinogenèse et photovieillissement.
Enfant, soleil et mélanome de l’adulte : relation de cause à effet
La survenue de mélanomes chez l’adulte semble liée en grande partie à la qualité de l’exposition solaire durant l’enfance. En effet, leur développement est dû à des facteurs constitutionnels et environnementaux :
Les facteurs constitutionnels.
Il s’agit essentiellement
- d’une peau claire (coups de soleil et difficulté d’obtenir un bronzage),
- d’une tendance à développer des nævus nævocellulaires multiples (communs et atypiques),
- d’une tendance au développement de taches de rousseur.
.
Les facteurs environnementaux
Il existe de nombreuses études épidémiologiques associant mélanomes et qualité de l’exposition solaire avant 15 ans :
- la plupart des auteurs suggèrent que de fortes expositions solaires, particulièrement durant l’enfance, et surtout s’il existe des coups de soleil importants (dont on se souvient pendant plusieurs annonces), sont associées avec une augmentation du risque de survenue de mélanome à l’âge adulte,
- les expositions brutales et intenses, qui correspondent aux vacances d’été, sont associées plus fréquemment aux mélanomes que les expositions continues,
- les études sur les migrations de population montrent que le risque de mélanome est plus faible chez les personnes qui migrent dans les climats chauds après l’enfance et l’adolescence que chez celles qui sont nées dans ces régions, et donc fortement exposées jusqu’à l’adolescence.
Les UVB, mais aussi les UVA, sont impliqués dans la survenue des mélanomes
Bien qu’il n’existe pas de modèle expérimental dans la physiopathologie du mélanome, R.S. Setlow a réussi à induire des mélanomes chez un modèle de poisson et a trouvé qu’à 365 nm (UVA longs) il existait un pic de carcinogenèse. Il est donc indispensable d’apporter une protection efficace et homogène de tout le spectre UV.
Une protection solaire indispensable
La survenue de mélanomes chez l’adulte étant en partie due à des expositions brutales dans l’enfance, la protection solaire est indispensable dès le plus jeune âge.
Elle doit reposer sur cinq actions :
- exposition modérée,
- la photo protection exteren avec les produits antisolaires
- protections vestimentaire et oculaire,
- application de produits antisolaires efficaces,
- protection interne, si photosensibilité
- .
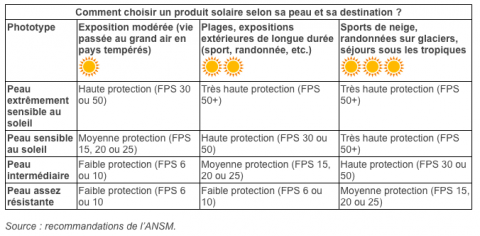
1. Des expositions solaires modérées doivent être adaptées au phototype et au type d’ensoleillement
Le phototype c’est quoi?
Il faut évaluer la sensibilité au soleil (phototype) des enfants et des adolescents. Un sujet à peau claire, par exemple, n’aura jamais de bronzage protecteur. Sous l’action des UV, il fabrique préférentiellement un pigment rouge qui non seulement ne protège pas, mais libère des radicaux libres ~ toxiques pour la peau, et notamment l’ADN.
Le type d’ensoleillement :
La qualité du rayonnement sur la surface de la terre n’est pas constante. L’intensité des UV est d’autant plus importante que :
- l’on s’approche de l’équateur et que l’altitude augmente : à 1500 m, il existe 20 % d’UVB de plus qu’au niveau de la mer,
- l’on s’expose entre 12 et 16 heures légales (10 et 14 heures solaires); 50 % de l’énergie UV journalière est délivrée pendant cette période,
- la réflexion du sol augmente; elle est de 10 % pour l’eau de mer, de 15 à 25 % pour le sable et de 50 à 85 % pour la neige.
L’index UV : De même qu’il existe une échelle pour définir la force du vent, il existe une échelle pour déterminer la force du rayonnement solaire, l’index UV. Evalué de 1 à 15, il permet d’évaluer le risque de coup de soleil et de choisir une photo protection adaptée. Ainsi, à 14 heures fin juin sur la Côte d’Azur, l’index UV est de 9, ce qui correspond pour une peau claire à la survenue d’un coup de soleil en 15 minutes. Ces informations sont diffusées en été par la « Météo solaire ».
2. La photo protection externe par les produits antisolaires
Un produit antisolaire contient des substances actives, les filtres solaires et écrans minéraux, compris dans un excipient permettant une application adaptée à la peau du sujet.
Les filtres solaires et écrans minéraux : un savant mélange pour couvrir tout l’ultraviolet
- Les filtres solaires sont des molécules qui agissent par absorption d’une partie du rayonnement ultraviolet. Ils n’absorbent pas tous la même proportion d’UV, certains étant surtout actifs dans 1’UVB et d’autres surtout dans 1’UVA. Le Tinosorb M permet une absorption équivalente dans les UVB et les UVA.
- Les écrans minéraux sont des substances inertes de très petite taille qui agissent par réflexion, diffraction et absorption. Deux molécules sont utilisées dans les produits antisolaires, le dioxyde de titane (TiO2) ultra fin, et l’oxyde de zinc (ZnO) microfin. Ils protègent des UVB et des UVA, mais le ZnO apporte une meilleure protection dans l’UVA.
Ainsi, pour obtenir une bonne protection, un produit antisolaire contiendra un mélange de filtres et d’écrans minéraux. Pour certaines indications, il ne contiendra que des écrans minéraux, mais il sera moins cosmétique : il faut de hautes concentrations en écrans et le produit fini sera souvent « coloré » et plus difficile à étaler.
Par quels critères est défini un produit antisolaire ?
Un produit antisolaire peut être défini par 4 propriétés, son facteur de protection solaire, son facteur de protection UVA, sa photo stabilité et sa résistance à l’eau et à la sueur.
- Le facteur de protection solaire (SPF ou « Sun Protection Factor »). Par définition, c’est le rapport entre la durée minimale qu’il faut pour obtenir un coup de soleil avec le produit antisonore et celle sans produit. Par exemple, pour un SPF 20, il faudrait une exposition 20 fois plus importante pour avoir un coup de soleil que sans protection. Selon les produits, il peut varier de 2 à 100. C’est la seule mesure à être reconnue par la plupart des pays.
- Le facteur de protection UVA (FPA). Sa valeur peut être calculée in vitro ou in vivo. In vivo, on utilise surtout la « pigmentation immédiate » ou « hâle du soir ». Cette pigmentation a été divisée en 2 types et seule la pigmentation immédiate persistante (persistent pigmentation darkening ou PPD des Anglo-Saxons) parait la plus fiable.
- La résistance à l’eau. Le SPF et le FPA mesurés avant et après plusieurs bains doivent rester proches.
- La résistance à la sueur. On parle de résistance à la sueur lorsque les SPF et FPA calculés sont proches avant et après une sudation maintenue pendant 30 minutes.
Les erreurs à ne pas commettre ou comment bien choisir un produit anti-solaire ?
Ce n’est pas la photo protection idéale qui serait apportée par les vêtements. Elle ne doit pas, chez le sujet normal, être trop élevée et par delà conduire à rechercher une surexposition.
- choisir le bon SPF ( » Sun Protection Factor » ou facteur de protection solaire). Le SPF chez le sujet normal doit être compris entre 15 et 30-40 au début, pouvant être baissé de moitié chez le sujet à peau mate lorsque le bronzage est obtenu. Chez un sujet à peau claire, sans capacité de protection contre 1’W, il ne faut pas diminuer tout au long de la durée de l’exposition la valeur du SPF dans les produits utilisés. Pourquoi ? Parce que le SPF est calculé, pour des contraintes techniques, avec une dose de 2 mg/cm2 : plusieurs études ont montré que les doses rcellement appliquées étaient en moyenne 2 à 4 fois moindre, souvent par mauvaise information du mode d’application. Un SPF 20 aura, par exemple, un SPF réel compris entre 5 et 10. Les SPF supérieurs à 3040 doivent être une prescription médicale (photo dermatoses, protection sous traitement photosensibilisant, etc.). En effet, l’utilisation de ces produits conduit à une surexposition par diminution de « I’alerte coup de soleil », avec risque potentiel d’augmenter les effets carcinogéniques des UVA-1.
- choisir le FPA (Facteur de Protection UVA). En l’absence de normes européennes actuellement disponibles, le produit antisolaire devra contenir soit l’association Mexoryl SX (et XL)-butyl méthoxydibenzoylméthane stabilisé, soit l’association TiO2-ZnO (plus ou moins butyl methoxydibenzoylméthane stabilisé), soit encore du Tinosorb M (et S).
- La photo stabilité d’un produit antisolaire est une propriété indispensable : cette perte de capacité d’arrêter les UVA pendant une exposition solaire pourrait être responsable, selon certains auteurs, d’augmentation du risque de survenue de cancers cutanés. Par exemple, le butyl méthoxydibenzoylméthane peut perdre la moitié de son activité anti-UVA au bout d’une heure d’exposition.
- le choix de la forme galénique s’orientera vers des émulsions eau dans huile qui apportent de meilleures substantivité et résistance à l’eau. Selon le territoire d’application, on préférera une crème pour le visage, un lait ou un gel pour le corps, un stick pour les zones fragiles (lèvres, cicatrices).
Comment appliquer un produit anti-solaire ?
L’application doit se faire 1/2 heure avant toute exposition, puis toutes les 2 heures, ainsi qu’après chaque bain. IL faut insister sur la nécessité de bien répartir le produit antisolaire sur tout le corps, et ce en quantité suffisante. Une réapplication du produit 1 heure après peut augmenter le SPF d’un facteur 2 à 3.
Cas particuliers
- Le petit enfant présente plusieurs particularités, une surface cutanée importante et une « surexposition relative » du fait de sa vie en plein air. C’est donc la période où l’éducation à la protection solaire doit débuter, du fait des risques ultérieurs de photo carcinogenèse. Celle-ci ne peut se faire sans la participation active de l’entourage familial qui doit appliquer les mêmes règles de photo protection. Les produits antisolaires ne feront que palier les manques laissés par les précautions classiques d’exposition et la protection vestimentaire. On choisira plus particulièrement un produit de type eau dans huile de SPF compris entre 15 et 40. Certains auteurs préconisent chez le petit enfant l’utilisation exclusive d’écrans minéraux. IL existe en effet un passage systémique des filtres solaires, mais pour lequel aucune étude fiable de toxicité n’a été faite chez l’homme.
- Les photo dermatoses. Dans ces situations, la réaction cutanée est déclenchée par de très faibles quantités d’UV. L’utilisation de produits antisolaires de SPF supérieur à 40 est légitime en respectant les précautions de photo stabilité et de bonne protection anti-UVA. Ils sont en général associés à une photo protection interne.
- Protection solaire et vitamine D. L’utilisation de crèmes antisolaires pourrait potentiellement diminuer la synthèse de la vitamine D. Des travaux récents n’ont pas trouvé d’abaissement des taux sériques de vitamine D lors de l’utilisation de produits antisolaires de SPF supérieur à 15.
Pour être efficaces, les produits antisolaires devront :
- être appliqués selon certaines règles,
- agir suffisamment sur tout le spectre de l’ultraviolet, UVA et UVB (Facteur de Protection Solaire et Facteur de protection UVA),
- rester actifs pendant toute la durée de l’exposition (photostabilité),
- être résistants à l’eau et à la sueur.
Un produit antisolaire, pour être efficace, devra contenir 4 items :
- SPF compris entre l5 et 40 (suffisant, mais nécessaire), 50 chez les enfants
- protection contre les UVA courts et longs
- photostabilité,
- résistance à l’eau et à la sueur
3. La protection vestimentaire est indispensable
Il est conseillé d’adopter une protection vestimentaire efficace lors de l’exposition solaire, d’autant qu’il a été démontré in vivo chez l’animal qu’une protection inférieure à 30 pouvait induire certains types de cancers cutanés. Contrairement à d’autres pays comme l’Australie et les USA, il n’existe pas de norme de calcul du pouvoir protection vestimentaire (Ultraviolet Protector Factor ou UPF). En l’absence de standard européen, nous ne pouvons que conseiller le port de vêtements fabriqués à partir de tissus tissés ou à mailles serrées, portés amples, colorés ou imprimés. Il est important de noter que la protection diminue lorsque le tissu est humide (sujets se baignant en tee-shirt). Un chapeau à larges bords ou une casquette à longue visière permettront de protéger le visage. Mais celle-ci couvrira mal la nuque et les oreilles.
Depuis peu, on peut acheter par correspondance une gamme de vêtements importés d’Australie pour laquelle l’UPF a été déterminé (Skin-Protect, tél. 33 3 88 34 78 27, www.skin-protect.com). Selon les normes australiennes, une protection satisfaisante correspond à un UPF de 15 et 2O, une très bonne protection est obtenue pour des UPF de 25 à 35 et excellente pour des UPF de 40 et plus. Pour obtenir une bonne protection par les vêtements, il faut utiliser des tissus à mailles serrées, teints ou imprimés, portés lâches et secs.
4. La protection oculaire est souvent négligée
Les UV participent aux altérations de l’œil (kératoconjonctivite, cataracte, rétinopathie) et chez certains modèles animaux, les UVA peuvent déclencher la survenue de mélanomes ophtalmiques.
Contrairement à l’adulte, le cristallin de l’enfant transmet les rayonnements solaires à partir de 300 nm, c’est-à- dire une partie de l’UVB et tout l’UVA, qui vont pouvoir atteindre la rétine. Une bonne protection de l’œil peut être obtenue par des lunettes de soleil anti-UVB et anti-WA. La protection par les lentilles de contact est rarement quantifiée par les fabricants mais elle est en général bonne. Les lentilles dures sont insuffisantes, car elles ne couvrent pas toute la cornée
5. La photo protection interne est réservée au traitement des photo dermatoses (c’est à dire des pathologie particulière)
Associée à la photo protection externe, elle est en général indispensable au traitement des photo dermatoses. De nombreuses substances peuvent être utilisées, mais leur mécanisme d’action est souvent inconnu. Les principaux médicaments utilisés sont les antipaludéens de synthèse, les caroténoïdes et l’acide para-amino-benzoïque. SURTOUT EN PÉDIATRIE, C’EST À ÉVITER OU AVEC LES CONSEILS DU PÉDIATRE OU DU PHARMACIEN
- Les antipaludéennes de synthèse sont surtout indiqués dans la lucite polymorphe (LP), les lupus érythémateux et à faible dose dans la porphyrie cutanée tardive (PCT). Ils sont moins actifs dans la lucite estivale bénigne (LEB). A fortes doses, ils peuvent aggraver une PCT.
- Les caroténoïdes sont l’indication majeure de la protoporphyrie érythropoïétique, et peuvent être efficaces dans la LEB et la LP.
- Les autres thérapeutiques ont des indications très spécifiques. Les anti-H1 à fortes doses peuvent être actifs dans l’urticaire solaire. Les corticoïdes doivent être exceptionnellement prescrits. La vitamine PP (Nicobion), indiquée dans le traitement de la pellagre, a une efficacité discutée dans la LEB. La photothérapie est destinée en général aux photo dermatoses résistant aux traitements habituels. L’utilisation d’antioxydants permettrait de lutter contre les effets des radicaux libres; des études complémentaires sont nécessaires chez l’homme afin d’évaluer leur place dans la photo protection.
Le rôle du pédiatre est essentiel pour diminuer, le risque de survenue des cancers cutanés et notamment du mélanome. En effet, la prévention doit être faite dès le plus jeune âge. La photo protection actuelle reste imparfaite, car les produits antisolaires sont souvent mal appliqués, d’efficacité inégale, et la qualité des vêtements est aléatoire. La prise de substances photo protectrices par les substances antiradicalaires (sélénium, vitamines C et E, caroténoides) est encore insuffisante, mais a l’avantage d’être distribuée sur toute la surface de la peau, de ne pas être éliminée par des facteurs externes comme les bains ou le frottement et de lutter contre les radicaux libres responsables de nombreuses altérations cutanées.
Pour en savoir davantage cliquez ICI
Egalement ICI
.
Pour les bébés, les nourrissons, les jeunes enfants et les adolescents, ce livre est fait pour vous
En commande sur les sites Amazon, Fnac, Décitre, Furet du Nord, Cultura, etc.
Tour de France des librairies en mai et juin, le programme suivra bientôt.
Téléchargez des extraits ICI
.
.